
原标题:一秒读懂:关于脊髓损伤康复治疗
脊髓损伤是由高空坠落、车祸、外伤、自然灾害等各种原因引起的脊髓结构和脊髓功能的损害,不管是发生在哪一部分,对当事人来说都是很致命的打击,往往造成不同程度的四肢瘫痪或者截瘫,患者的运动、感觉和自主功能障碍,导致生活质量严重下降,心理也受到重创。

据美国国家脊髓损伤资料研究中心统计,每个患者从入院到出院需耗资3.8万美元左右,此后一生中还要耗费23(截瘫)到40(四肢瘫)万美元,全年耗资在所有脊髓损伤患者身上的金额达24亿美元。
如何才能给患者和家人带来新的希望,让医疗支出不再透支家庭经济?
答案就是康复治疗。
有一部分不完全损伤的患者可以在康复治疗的帮助下扭转恶化的局面,通过服用药物,同时配合康复训练,能恢复一定的行走能力,因为康复治疗的目的就是改善患者的身心状态,提高生活质量。
脊髓损伤(SCI)以后患者的神经功能状况会出现不同的变化。通过对脊髓损伤患者早期的神经功能评定,可以正确了解患者脊髓损伤的性质和程度,并通过与以往同类患者的比较得出预后估计。
目前,用于脊髓损伤神经功能评定的标准可分为两种类型,一种侧重于对损伤初期神经损伤程度的评定,即神经学检查分级标准;另一种侧重于对损伤后期患者的日常生活能力和伤残程度的评定,即功能结果评定标准。
神经学检查分级标准
1、Frankel 分级
1969年,Frankel根据脊髓损伤患者损伤平面以下感觉和运动存留情况将脊髓损伤的程度分为五个级别:
A级:完全神经损伤——损伤平面以下未检测到运动或感觉功能;
B级:仅保留感觉——损伤平面以下未检测到运动功能,保留损伤平面以下一部分的感觉功能;
C级:保留运动功能,但非功能性--部分损伤平面以下运动功能可见,但不足以达到功能目的,感觉功能可能会或不会保留;
D级:保留的运动功能——损伤平面以下保留功能性自主运动功能;
E级:正常运动功能——正常运动和感觉功能低于损伤平面,异常反射可能持续。
2、ASIA 标准
◎ ASIA标准是1982年由美国脊髓损伤协会(ASIA)制定的一种脊髓损伤神经功能评定标准。最初的标准包括以下的定义和分级:神经损伤平面、损伤带、基于皮区图描述的感觉平面的定义、基于肌节并使用关键肌描述的运动平面的定义和运动评分、Frankel分级及不完全性损伤综合征分型。
◎ 1989年的修订包括使用关键感觉区的概念来定义感觉平面,使用肌力分级来判断不完全性脊髓损伤的运动平面并确定Frankel分级,重新定义损伤带为感觉及运动的部分保留带(ZPP)。
◎ 1992年ASIA与国际截瘫医学会(IMOP)合作提出了新的ASIA标准。新标准增加了通过关键感觉点检查的感觉评分,引入骶段保留(sacralsparing)的概念来定义完全性或不完全性脊髓损伤,制定了ASIA损伤分级取代原来的Frankel分级作为脊髓损伤功能的测试工具。
◎ 1996年修订了ASIA损伤分级,明确了区分运动不完全性损伤(C和D级)的关键肌的数量。2000年更进一步明确了运动不完全性损伤的定义,运动不完全性损伤必须要有自主的肛门括约肌收缩,或者有骶段的感觉保留与运动平面以下存在三个节段以上的运动功能残留。
1992年美国脊髓损伤学会(ASIA)用与Frankel标准类似的病损分级(IS),即修订的Frankel分级进行损伤分级,来判断完全损伤和不完全损伤:
• A——完全损伤:S4-5无感觉与运动功能;
• B——不完全损伤:损伤水平以下保留感觉功能,包括S4-5的感觉;
• C——不完全损伤:损伤水平以下保留运动功能,但其关键肌的肌力<Ⅲ级;
• D——不完全损伤:损伤水平以下保留运动功能,其关键肌的肌力>Ⅲ级;
• E——正常:运动感觉功能正常。
3、Bracken 分级
Bracken分级是Bracken等在1978年提出的一种脊髓损伤神经分级标准。它是一种感觉和运动功能的交叉分级方法,通过所选择的肌组和皮区的检查分别完成感觉和运动功能的分级,将感觉功能分为0~7级,运动功能分为0~5级。
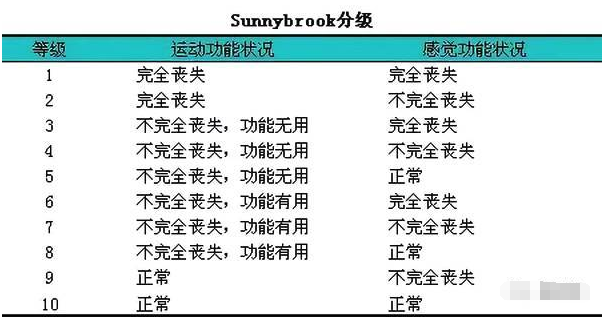
4、Sunnybrook 分级
Sunnybrook分级是Tator等1982年提出的一种脊髓损伤分级方法。该方法综合了感觉和运动功能的检查,将脊髓损伤后的神经功能分为10级,对每一级的感觉功能状况都作了描述。
5、Botsford 分级
1992年,Botsford和Esses推荐了一种合并运动、感觉、直肠和膀胱功能检查的评分系统。运动评分根据MRC肌力分级(0~5级)对主要关节的屈、伸肌进行评分,并得出总分。将运动、感觉、直肠和膀胱功能得分相加即为总的得分。


6、NASCIS 标准
NASCIS标准是在美国NASCIS(1980~1990)研究中使用的一种脊髓损伤评分系统。它包括运动评分和感觉评分。运动评分是基于对14组关键肌(见下表)的肌力检查(0~5级)做出评定。感觉评分包括每侧29个皮区(C2~S5)的针刺觉和轻触觉的检查(每一皮区分3级,得1~3分),针刺觉和轻触觉分别评分。
功能结果评定标准
1、Barthel 指数
Barthel指数产生于20世纪50年代中期,由美国的FlorenceMahoney和DorothyBarthel设计并应用于临床,60年代中期正式报告为Barthel指数。Barthel指数由进食、洗澡、修饰、穿衣、排便控制、排尿控制、用厕、床椅转移、平地行走等10个技能项组成,每项的得分根据完成该项任务时所需要的帮助强度决定,分0、5、10三个级别,总分为0~100分,0分表示完全依赖,100分表示完全独立。
1987年,Barthel指数被修订为改良Barthel指数(MBI)。在MBI中,每项的得分改为5级,以提高标准的灵敏度和可靠性。Shah等的研究发现,与Barthel指数相比MBI的敏感性和可靠性有了很大的提高。Kucukdeveei等的研究表明,MBI可用于脊髓损伤患者的功能恢复的评定,但其可靠性不如用于脑卒中的患者。
2、四肢瘫功能指数
Barthel指数对一些四肢瘫患者的一些细小的但有意义的功能改善反应不敏感。1980年,Gresham等发展出了一种新的功能评定标准,即四肢瘫功能指数(QIF)。
QIF的评测项目包括转移、梳洗、洗澡、进食、穿衣、坐轮椅、床上活动、直肠功能、膀胱功能和护理知识测试等十大内容,各大项又含若干小项,每小项的得分为5级(0~4分),根据各大项的权重系数得出各大项的得分,总分为0~100分。
Gresham等的研究发现,与Barthel指数相比,QIF标准对于四肢瘫患者功能改善的灵敏度有了提高。
3、功能独立性评定
功能独立性评定(FIM)是20世纪80年代发展起来的一种更为客观和全面反映伤残者日常生活能力的功能评定标准,它包括18个评测项目,每一项的评测级别为7级。
与Barthel指数相比,FIM增加了认知和社交方面的内容,对每一项的测评更为细致,故在描述伤残水平和功能独立性方面比Barthel指数更为敏感和精确,更接近康复的总体目标。
Hamilton等证明了FIM具有较好的判断一致性和可靠性。Stineman等认为FIM对于预测恢复结果、向患者做咨询和估计患者出院后的护理需要均有作用。但Yavuz等的研究发现,使用ASIA运动评分得出的恢复率与FIM得分不相关,而与QIF得分显著相关。作者建议FIM增加一些进食、穿衣和床上活动等方面的检查内容,以增强FIM标准的敏感性。
康复治疗要找出病人脊髓损伤的平面部位,判断是完全损伤还是不完全损伤,看看有哪些并发症,从而制定出切实可行的治疗方案。